¿Qué es el Parkinson? ¿Que causa la Enfermedad de Parkinson? ¿Acaso tiene cura? ¿Como sé si tengo Parkinson? Cuál es su tratamiento?
Si estás leyendo esto, seguro te has hecho alguna de estas preguntas en algún momento u otras muy similares, y justo en este artículo encontraras las respuestas que andas buscando, el cual puede que te parezca un poco extenso y tengas que dividirlo en varias partes para poder terminarlo o comprenderlo mejor, pero te aseguro que vale la pena llegar al final.
Impacto de la Enfermedad del Parkinson para el Mundo
La Enfermedad de Parkinson (EP) es una de las afecciones neurodegenerativas más comunes junto a la enfermedad de Alzheimer, según la Organización Mundial de la Salud (OMS) y la Parkinson’s Foundation se estima que existen más de 10 millones de personas que se encuentran afectadas por dicha enfermedad, solo en los Estados Unidos hay alrededor de 1 millón y cada año se les van sumando 90 mil nuevos casos .
La prevalencia del Parkinson aumenta con la edad, siendo más frecuente a partir de los 60 años de edad, por lo que se espera que las cifras de personas diagnosticadas con Parkinson aumenten considerablemente debido al envejecimiento poblacional a nivel global, lo que representa un desafío para la sociedad y los sistemas de salud.
Tomamos como ejemplo mi país, Cuba, donde existe mayor predisposición por parte del sexo masculino a presentar la EP y además es una población con tendencia al envejecimiento, lo que significaría, un aumento progresivo en la incidencia de la enfermedad sobre la población cubana, ya se estima que de mantenerse esta tendencia el número de pacientes que sufrirían la EP ascendería a unos 29 mil en las próximas dos décadas.
La EP no solo afecta en gran medida al paciente sino también a sus familiares y cuidadores, haciéndolos pasar por un estrés tanto físico como emocional, lo que subraya la necesidad de apoyo y recursos adecuados, esto nos hace hacer referencia además al increíble costo monetario que conlleva, ya sea en cuanto al tratamiento médico o quirúrgico en algunos casos, las consultas, y el mantenimiento de las condiciones para mejorar todo lo posible la calidad de vida del paciente y las personas a su entorno.
En un estudio hecho por la Parkinson’s Foundation se estima que el costo total, que incluye lo planteado anteriormente más los pagos de la seguridad social y la pérdida de ingresos es de alrededor de 52 millones de dólares solo en Estados Unidos, el costo promedio, solo en medicamentos, es de 2500 dólares al año y la cirugía terapéutica puede costar hasta 100 mil dólares por persona. En otro estudio publicado por Movement Disorders se calcula que los costos anuales para el cuidado de un paciente con Parkinson pueden superar los 25 mil dólares.
Conocer acerca de esta enfermedad es de mucha importancia, y no solo para los pacientes que padezcan de Parkinson o sus familiares y cuidadores, sino que es un tema para todos, como una forma de concienciarnos con aquellas personas que ya sea de una forma directa o indirecta se encuentran afectados.
Su conocimiento no solo ayuda a desestigmatizar (es decir, que no se trata únicamente de un paciente con temblores, puede presentar además rigidez muscular, trastornos del sueño, problemas para mantener el equilibrio, entre otros), sino que impulsa las investigaciones para encontrar tratamientos más efectivos cada día y puede que en un futuro, una cura.
Además no solo es una enfermedad que afecta a los ancianos, porque si bien es cierto que tiene mayor prevalencia en personas mayores a los 60 años con una estimación de 1 de cada 100 según la OMS, se puede diagnosticar también en personas tan jóvenes como alrededor de los 30 años de edad, y tiene mayor probabilidades de diagnosticarse en el hombre que en la mujer.

Este artículo fue creado con un fin informativo, para todo aquel que esté interesado en el tema, para ayudar a lidiar con la enfermedad a personas con Parkinson, sus familiares y cuidadores, además de prepararlos mejor para las conversaciones con diferentes especialistas. Pero es muy importante que contacte con un medico capacitado (neurólogo) y de su confianza para el manejo de la Enfermedad de Parkinson. El artículo se caracteriza por presentar información confiable y comprensible para todos los públicos, espero que le sea útil y responda a todas sus interrogantes.
Pero, ¿qué es la Enfermedad de Parkinson?
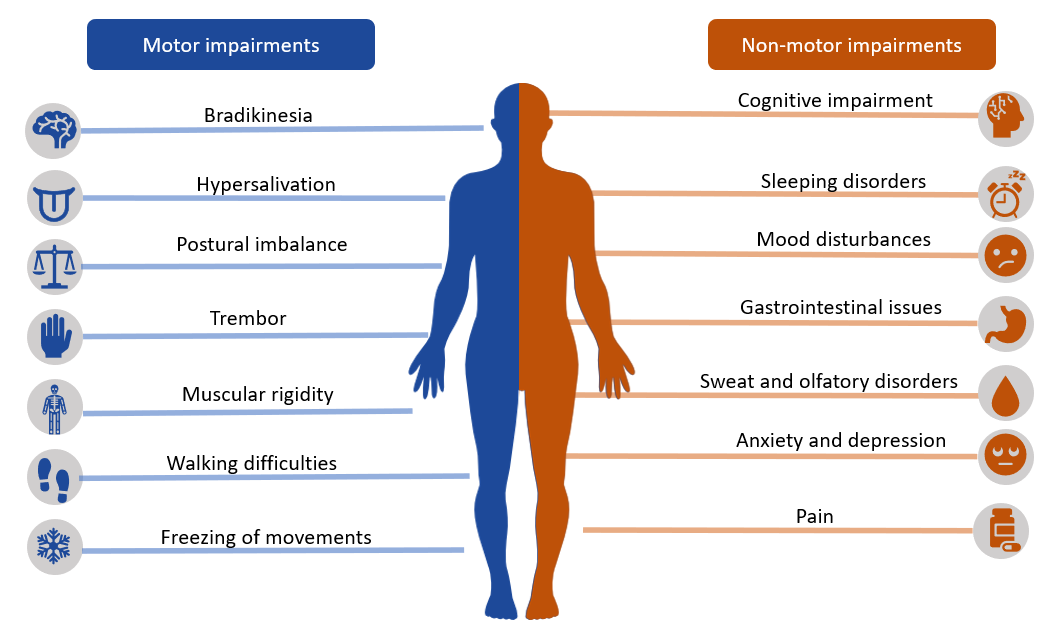
El Parkinson es una enfermedad neurodegenerativa progresiva que afecta principalmente el movimiento del paciente, producido por una alteración de las neuronas dopaminérgicas de la sustancia negra (región del cerebro), lo que altera la comunicación neuronal. Se caracteriza por la presencia de síntomas que afectan el movimiento o síntomas motores como: temblor, rigidez, la hipobradicinesia, problemas con la postura, la coordinación, el equilibrio y para caminar. Y además, síntomas que no afectan el movimiento o no motores como la constipación, la depresión y problemas para dormir.
A principios del siglo XIX el doctor James Parkinson decidió realizar un estudio de pacientes con afecciones neurológicas muy similares, y en el año 1817 descubrió una nueva enfermedad, la cual llevaría su nombre. A finales del siglo XIX y principios del siglo XX otros científicos empezaron a estudiar y profundizar en el tema, y en 1912 el neurólogo francés Charcot, amplio su compresión y resaltó en la naturaleza progresiva del mismo. Y en el año 1960 se demostró la degeneración de las células dopaminérgicas en la sustancia negra del cerebro y una severa deficiencia de dopamina.
¿Como Afecta la Enfermedad de Parkinson al Cerebro?
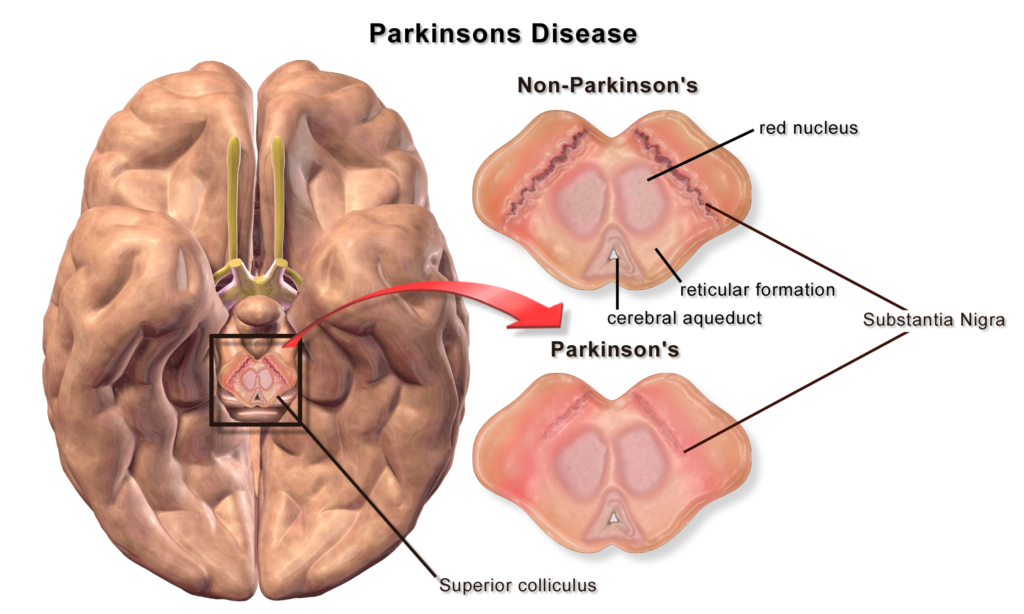
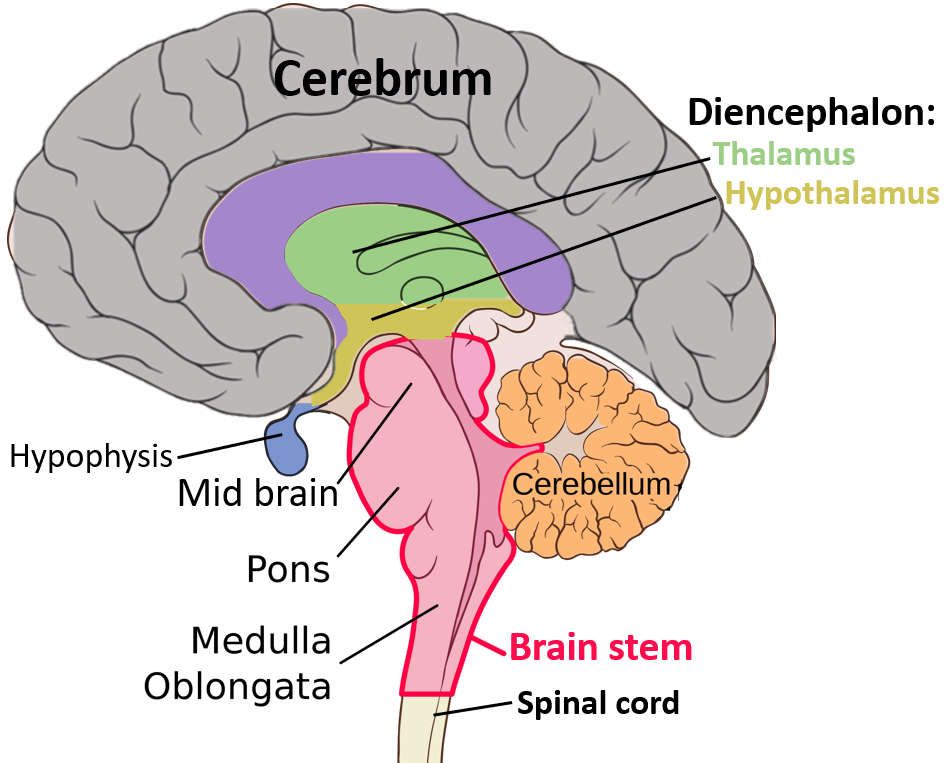
Como habíamos planteado anteriormente, el Parkinson es una enfermedad neurodegenerativa, es decir, que hay muerte neuronal o de células nerviosas como también se le suele llamar, en una región del cerebro denominada sustancia negra, que forma parte de los ganglios basales, los cuales son un grupo de núcleos en el cerebro que regulan el movimiento.
Las neuronas pertenecientes a la sustancia negra van a ser las encargadas de la producción de dopamina, el cual es un potente neurotransmisor que permite la comunicación entre las células nerviosas y funciona como regulador del movimiento y la coordinación. La pérdida de las neuronas dopaminérgicas (productoras de dopamina) va a traer como consecuencia la disminución en los niveles de dopamina en el cerebro y con ello manifestaciones motoras, las cuales vimos anteriormente y profundizaremos más adelante.
En la EP aparte de la alteración de los niveles de dopamina y de las células que la producen, existe la presencia de una proteína llamada alfa-sinucleina, que diversos estudios sugieren que ayudan a la comunicación neuronal, pero, al acumularse forman los denominados cuerpos de Lewy, los cuales están muy relacionados con el Parkinson y se cree que contribuyen al desarrollo de la enfermedad.
La pérdida neuronal en otras partes del cerebro también ocurre en la Enfermedad de Parkinson y es lo que da lugar a los síntomas no motores.
¿Cuáles son los Factores de Riesgo de la Enfermedad de Parkinson?
Si pensabas que el Parkinson es algo genético pues, lamento decirte que es algo más complicado que eso, en realidad no se sabe hasta el momento que es lo que da origen a la Enfermedad de Parkinson, pero si se han comprobado que existen múltiples factores de riesgo que ayudan en el desarrollo de la enfermedad, entre los que se encuentran:
Factor Genético: Se ha planteado que la mutación de ciertos genes en algunas personas puede llegar a incrementar el riesgo de padecer de EP, genes como el SNCA el cual codifica el alfa-sinucleina, el LRRK2 que suele ser más frecuente en familias ubicadas en el norte de África o en descendientes de judíos, y otros genes como el GBA, Parkin y DJ-1.

Factor Ambiental: La exposición mantenida a ciertas toxinas, disolventes, metales pesados, plaguicidas o pesticidas pueden incrementar el riesgo de EP.
Traumatismos Craneales: Lesiones repetitivas en la región de la cabeza
Edad: La EP suele ser más común en pacientes mayores a los 50 o 60 años de edad
Sexo: Estudios han revelado que los hombres tienen mayor riesgo a desarrollar la enfermedad que las mujeres, aunque aún no se sabe cuál es la razón exacta.
Estilo de Vida: Una dieta rica en antioxidantes y la actividad física actúan como protectores, pero el tabaquismo puede provocar el efecto contrario.

¿Cuáles son los Síntomas de la Enfermedad de Parkinson?
Ya hemos mencionado en varios momentos algunos de los síntomas más comunes de la EP, pero en esta ocasión vamos a profundizar un poco más en ellos y tratar de explicar cómo se manifiestan en la mayoría de los pacientes. A pesar de ser los más característicos estos varían de persona a persona ya sea en cuanto a la intensidad o al progreso. Los síntomas suelen agravarse a medida que transcurre el tiempo y empeoran de forma progresiva la calidad de vida le paciente.
Recordemos que se pueden clasificar de dos formas, los que afectan las funciones motoras (síntomas motores) y los que no afectan las funciones motoras (síntomas no motores).
Síntomas Motores:
– Temblor: Se puede definir como movimientos rítmicos e involuntarios, y es uno de los síntomas iniciales más frecuentes. Se manifiesta sobre todo en los brazos a predominio de las partes distales, también se puede localizar, aunque de forma menos común, en los labios, la mandíbula, mentón, boca, lengua, piernas y muy raramente en la cabeza. El temblor clásico de la EP es aquel que se produce en reposo, cuando la región afectada no está realizando ningún movimiento y se vuelve casi imperceptible o desaparece con el movimiento.

Algunas personas también pueden experimentar un temblor que se produce durante alguna actividad el cual puede ser característico de la EP, especialmente si requiere un control motor fino o mucha concentración. Cuando el temblor se produce en los dedos de las manos se le denomina como en “Cuenta Moneda” en semejanza al movimiento que realiza, suelen aumentar con las emociones y se alivian con el sueño, y a medida que la enfermedad progresa el temblor se intensifica. Ciertas personas incluso pueden experimentar la sensación de un temblor interno el cual necesariamente no va a ser percibido por otros.
– Rigidez: Podemos entenderlo como la resistencia que se produce durante la realización de los movimientos normales de una articulación. Empieza a manifestarse en las regiones del cuello, hombros y cadera, y luego a medida que progresa la enfermedad se extiende a todo el cuerpo, afectando los músculos y a su vez a las articulaciones. Es uno de los síntomas primerizos de la enfermedad y en ocasiones se manifiesta primero que los temblores.
Durante su exploración, que se realiza a través del movimiento de una articulación la rigidez se puede percibir de dos formas, como rigidez en “rueda dentada” que es la más clásica y especifica de la EP y durante su examinación se sienten pequeños tirones o saltos rítmicos, y la rigidez en “tubo de plomo” que es menos común y menos especifica en la EP, y durante su examinación se siente una resistencia uniforme y constante, como intentar doblar un tubo de plomo blando.
-Hipobradicinesia: Palabra compuesta que engloba dos términos, la hipocinesia que se traduce como una amplitud reducida de los movimientos y la bradicinesia como una disminución en la velocidad de los movimientos. En la práctica ambos términos se ven como uno solo (hipobradicinesia) ya que casi siempre ocurren de forma simultánea y suele manifestarse en diferentes partes del cuerpo tanto en movimientos voluntarios como involuntarios.
En la región de la cabeza va a afectar a diferentes músculos lo que va traer como consecuencia varios signos como: una cara inexpresiva o en careta (facies hipomímica), disminución del parpadeo, va a presentar un voz monótona y de bajo tono, sialorrea que es el fenómeno en el cual hay una acumulación excesiva de saliva por la dificultad que se presenta para tragar (disfagia) y los ojos se le van a mover “a saltos”.

También se van a afectar los miembros, empezando por los brazos, el paciente va a disminuir el tamaño de su letra (micrografía), hay una pérdida del braceo al andar y de la destreza manual como a la hora de abotonarse una camisa. Otros signos característicos de la hipobradicinesia son aquellos producidos por alteraciones en las piernas y en el tronco, que van a dar lugar a un paciente con una marcha a pequeños pasos, con dificultad para pararse de un asiento y para darse la vuelta en la cama.
– Inestabilidad Postural: Síntoma que es característico de las etapas tardías del Parkinson, constituye uno de los más incapacitantes y de peor respuesta al tratamiento, el paciente va a presentar dificultad para presentar una posición erguida y estable, favoreciendo la ocurrencia de accidentes. Tienen mayor tendencia a caerse de espaldas (retropulsión), mediante una maniobra para comprobarlo se empuja al paciente por los hombros hacia atrás y continua caminando de retroceso hasta recuperarse o se cae.
– Dificultad para Caminar: Síntoma que surge por la combinación de la hipobradicinesia y de la inestabilidad postural, manifestándose cuando ya la EP ha progresado. Se caracteriza por la disminución del balanceo de los brazos a la hora de caminar, marcha a pequeños pasos que también puede ser arrastrando los pies (festinación), dificultad para iniciar la marcha (acinesia), los pies pueden marcar el paso pero sin desplazamiento.

Puede haber tendencia por parte del paciente a inclinarse hacia delante a la hora de caminar con pasos rápidos y cortos, y puede experimentar episodios de “Congelamiento de la Marcha” en el que sienten literalmente que los pies se le quedan pegados al suelo.
– Falta de Coordinación: La incoordinación del paciente va a quedar demostrada a la hora de realizar movimientos finos o que son un poco más complejos como atarse los cordones de los zapatos, ponerse una corbata o abrocharse los botones.
– Debilidad Muscular: Lo expresa como una sensación de falta de fuerza en una o varias partes del cuerpo.
– Movimientos Involuntarios y Falta de Equilibrio

Síntomas no Motores:
– Deterioro Cognitivo: Se caracteriza por ser un síntoma típico de las etapas tardías de la enfermedad o de personas de avanzada edad, que se traduce como la disminución progresiva de la habilidad para procesar información. El paciente puede presentar un pensamiento más lento de lo normal aunque con respuestas acertadas (bradifrenia), dificultad para encontrar palabras, pérdida del juicio, problemas para la realización de varias tareas a la ves y la organización de las actividades cotidianas. En caso de que presente confusión, puede ser un efecto secundario a los medicamentos que toma para la enfermedad.
– Alteraciones Sensoriales: Aunque no existe ningún tipo de daño en los nervios periféricos el paciente puede quejarse de hormigueo, entumecimiento, calambres y dolores que en incluso pueden llegar a ser incapacitantes.
– Trastornos del Sueño: Es un síntoma que acompaña a la gran mayoría de los pacientes durante todo el trayecto de su enfermedad, conocido de otra forma como insomnio y se puede clasificar como insomnio primario, que es aquel en que el paciente presenta dificultad para dormirse, y como insomnio secundario que es cuando el paciente no puede mantenerse dormido y se despierta. Debido a esto hay una mayor predisposición a tomar pequeñas siestas durante el día, lo que dificulta aún más el sueño en el horario de la noche. Hay otros pacientes que actúan sus sueños aunque esto se considera como un efecto secundario de la medicación.

– Alteración del Sentido del Olfato: Se ha llegado a demostrar que este síntoma puede estar presente meses e incluso años antes de aparecer las primeras manifestaciones motoras, ya sea como una disminución en la sensibilidad olfatoria (hiposmia) o como pérdida del sentido olfatorio (anosmia).
– Pérdida de Peso: Existe una gran pérdida de peso en pacientes con Parkinson, que puede ser por diferentes causas, como por ejemplo: la pérdida de apetito (anorexia), la dificultad para tragar (disfagia) o incluso el movimiento constante debido a los temblores y las acciones involuntarias pueden quemar muchas calorías.
– Fatiga: Es un síntoma muy poco mencionado pero suele aparecer sobre todo en aquellos pacientes deprimidos o afectados por el insomnio.
– Depresión: Suele ser bastante común en la EP y existen tratamientos que pueden ayudar con este síntoma como los antidepresivos, la psicoterapia y las terapias en grupo también son bastante efectivas, y resaltar la importancia del apoyo familiar y de amigos.

– Problemas Gastrointestinales: Aquí podemos ver varios síntomas, empezando por la constipación o estreñimiento, el cual se produce debido a un efecto secundario al tratamiento o por la disminución de los movimientos intestinales provocado por la misma enfermedad, la dificultad para tragar que resulta en un acumulo de saliva como ya habíamos visto anteriormente; y se pueden mencionar además las náuseas y los vómitos, los cuales son más frecuentes al iniciar el tratamiento, secundario a los efectos de medicamentos como la levodopa.
– Melanoma: El Parkinson en sí mismo constituye un importante factor de riesgo para otras enfermedades, tenemos el caso del melanoma, que es un tipo de cáncer de piel. Si presenta cualquier tipo de lesión preocupante en la piel, acuda al médico para la correcta examinación del mismo.
– Dermatitis Seborreica: Es la descamación de la piel acompañado de enrojecimiento en varias partes del cuerpo, aunque es más frecuente en la cara.
– Cambios en la Presión Arterial: Puede producirse una disminución repentina de la presión arterial y el paciente referir mareo o aturdimiento al ponerse de pie (Hipotensión Ortostática)
– Demencia: Puede aparecer en las etapas tardías de la EP.
– Alteraciones Sexuales y Urinarias Leves

¿Como se Diagnostica la Enfermedad de Parkinson?
Debemos aclarar que la EP desde el punto de vista etiológico se encuentra clasificado como Parkinsonismo Idiopático (se desconoce la causa) dentro del grupo de los Síndromes Parkinsonianos, donde también van a haber otras enfermedades que se van a clasificar como Parkinsonismo Secundario o Sintomático, se incluyen dentro de un mismo síndrome debido a la gran similitud que presentan en cuanto a los síntomas motores o que afectan el movimiento, o no motores en algunos casos.
El Parkinsonismo Secundario es aquel que se produce por diversas causas como por ejemplo: el inducido por tóxicos, por fármacos, debido a un trauma, por tumores, asociado a enfermedades neurodegenerativas, entre otros. En este artículo hablamos sobre el Parkinsonismo Idiopático debido a que es el más frecuente y para no extendernos más de lo debido.
El Diagnostico de la EP se hace muy complejo aun en nuestros tiempos, no existe ninguna prueba definitiva, la forma más eficiente es a través del método clínico. La valoración del paciente debe hacerse por un especialista en trastornos del movimiento o por un Neurólogo, el cual debe realizar un minucioso examen neurológico para comprobar la existencia o ausencia de los síntomas tratados anteriormente. Hay algunos síntomas que son característicos de la etapa temprana y otros de la etapa tardía de la enfermedad, al igual que pueden presentar diferentes localizaciones en el cuerpo humano, y estas diferencias son las que ayudan en gran medida a definir un diagnóstico correcto.

Para considerar que un paciente padece de la EP este debe cumplir con ciertos criterios, el primero es presentar dos de los tres signos cardinales, el temblor, la rigidez y la hipobradicinesia que es el signo fundamental e invariable. El segundo es tener una respuesta favorable con respecto a los síntomas una vez que se inicia el tratamiento con levodopa durante al menos un mes. El tercero es que los síntomas deben aparecer a predominio unilateral, es decir al principio de la enfermedad solo se manifiestan en un lado del cuerpo. El cuarto es la ausencia de signos “atípicos”, es decir que no sean característicos de la EP o si lo son que sean de una etapa diferente a la que se encuentra el paciente.
Se pueden mencionar otros estudios como la Tomografía por Emisión de Positrones, la Tomografía Computarizada por Emisión de Fotón Único y la Resonancia Magnética Funcional.
Como habíamos dicho no hay prueba o estudio definitivo debido a sus limitaciones, pero hay ciertos casos muy específicos y de difícil diagnóstico en los cuales se pueden realizar. Se emplean sobre todo estudios imagenológicos como la resonancia magnética (RM) donde se puede examinar la estructura cerebral y descartar que no esté presente alguna afección que propicie un cuadro similar al de la EP. El DaTscan que es un estudio de imagen que mide los niveles de dopamina en el cerebro, el cual se encuentra aprobado por la FDA (La Administración de Medicamentos y Alimentos) y suele solo encontrarse en los centros más especializados.
¿Como es el Progreso de la Enfermedad de Parkinson?
El Parkinson es una enfermedad progresiva, es decir que empeora con el tiempo, que se comporta de forma diferente en cada paciente y ante la administración de levodopa. Se establecieron 5 estadios por los que atraviesa el paciente en la época previa a la levodopa que aun en día se siguen utilizando, estos serían:
Estadio 1: Síntomas unilaterales, es decir, aquellos que se presentan en un solo lado del cuerpo, suelen ser sutiles o leves y los más comunes son el temblor, la rigidez, y la hipobradicinesia, el paciente puede llevar una vida relativamente normal.
Estadio 2: Síntomas bilaterales, generalmente asimétricos y sin alteraciones del equilibrio, es decir, que se afectan ambos lados del cuerpo pero de forma desigual, se encuentran intensificados y empiezan a dificultarle la vida al paciente en cuanto la realización de actividades cotidianas, y le provocan frustración y cambios emocionales.
Estadio 3: Aparecen las alteraciones del equilibrio e inestabilidad postural, pero el paciente aun es independiente para realizar las actividades del día a día.
Estadio 4: El paciente empieza a requerir la ayuda de otras personas para realizar sus quehaceres diarios, los síntomas empiezan a ser más severos y la calidad de vida se ve completamente afectada.
Estadio 5: El paciente se vuelve completamente dependiente para todo y se encuentra confinado a una silla de rueda o a la cama. Esta situación favorece la aparición de otras complicaciones graves como infecciones y problemas respiratorios.
Según la Organización Mundial de la Salud (OMS) y Mayo Clinic se considera a la Enfermedad de Parkinson (EP) como una condición crónica que puede acortar la vida del paciente pero no como una enfermedad terminal por sí misma, es decir, no conlleva a la muerte de forma directa pero si de forma indirecta a través de las complicaciones graves que puede provocar.

¿Cuáles son los Tratamientos Disponibles?
Existen múltiples tratamientos para la EP, algunos más efectivos que otros en dependencia del paciente, tienen varios objetivos en común como: proporcionar un mejor control de los síntomas, retrasar el progreso de la enfermedad así como el desarrollo de complicaciones, es decir, brindar una mejor calidad de vida, pero lamentablemente no hay ninguno hasta el momento que proporcione una cura definitiva.
El tratamiento del Parkinson puede variar con el tiempo, ya sea por el estadio de la enfermedad, por los síntomas presentados o por los efectos secundarios de la medicación, por lo que es de suma importancia la comunicación con el doctor para que este siempre proporcione la medicación más efectiva de acuerdo a como se encuentre el paciente.
El diagnóstico y tratamiento temprano de la EP ayuda en gran medida a las personas que padecen de la enfermedad a continuar con un estilo de vida activo o a seguir trabajando. En el tratamiento del Parkinson vamos a hablar acerca del ejercicio, de la dieta, los diferentes tipos de medicamentos y la realización de cirugía en algunos casos específicos.

El paciente no debe subestimar la importancia del ejercicio físico o la realización de actividades, ya que este proporciona efectos muy positivos para la movilización, la coordinación, el equilibrio y en la salud mental, entre más activo sea, más activo permanecerá. Si la persona afectada no es alguien que se encontraba ejercitándose antes de su diagnóstico y no está seguro de las cosas que puede hacer, los fisioterapeutas son especialistas en los que se pueden apoyar.
En cuanto a la dieta, esté enfermo o no, ingerir alimentos saludables y de forma variada siempre va a ser algo beneficioso para la salud. Aun no se ha establecido una dieta específica para una persona con Parkinson, pero el consumo de frutas y vegetales incrementa la ingesta de fibra lo cual puede ayudar con la constipación. Debe apoyarse en un nutricionista o en el médico, ya que en dependencia del medicamento puede que se necesite ajustar la dieta. Tenemos el caso de la levodopa, que es un medicamento común para la EP, una dieta con abundante proteínas puede dificultar su absorción y por ende su función, al igual que puede pasar si toma suplementos de hierro.

Levodopa
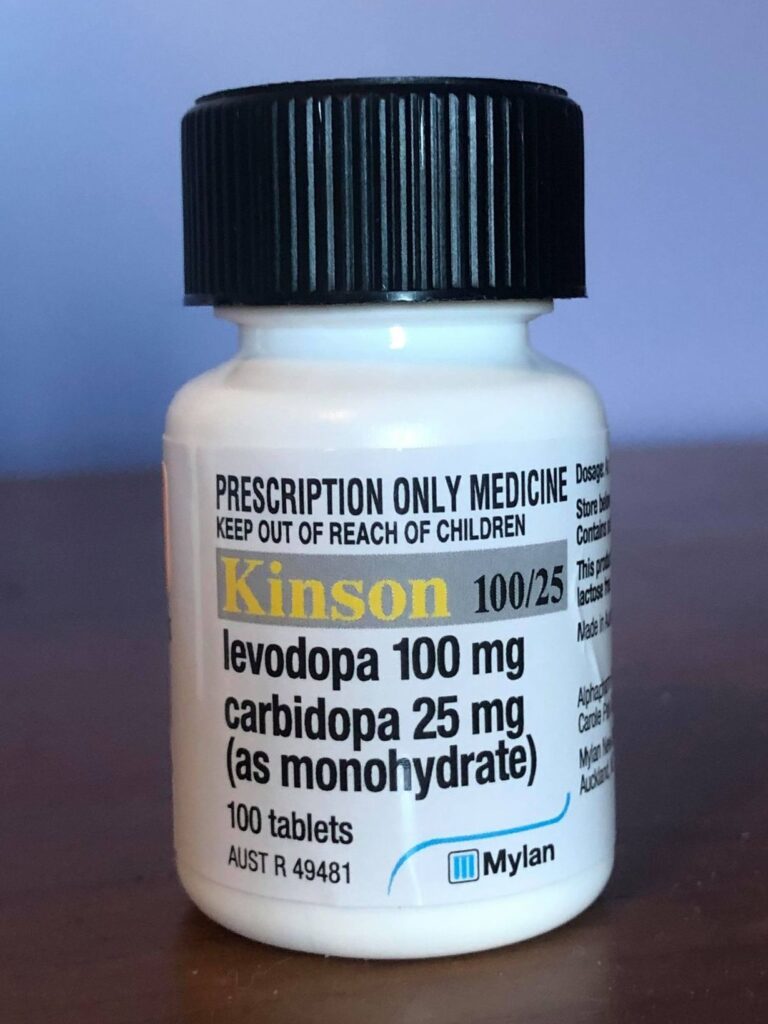
Constituye el tratamiento más usado y efectivo para el control de los síntomas de la enfermedad y su progresión. Funciona como precursor de la dopamina, la cual como hemos visto en la EP sus concentraciones son muy bajas. Al principio debido a la aparición de varios efectos adversos la levodopa no solía ser tan popular, pero se solucionó en gran medida con la implementación de los denominados inhibidores de la dopadescarboxilasa como la carbidopa.
Actualmente se suelen utilizar juntos, carbidopa-levodopa, la carbidopa va a prevenir que la levodopa sea procesada antes de llegar al cerebro, disminuyendo los efectos secundarios (vómitos, nauseas, arritmias, hipotensión, entre otros) y aumenta la efectividad en el control de los síntomas debido al incremento en los niveles de dopamina.
El tratamiento debe iniciarse con dosis bajas y su aumento va a depender de los requerimientos del paciente, es decir, que el medicamento cumpla su objetivo pero con la menor dosis posible para evitar efectos indeseables. La vida media de la levodopa es corta pero puede presentar en ciertos casos un efecto acumulativo y actuar aun días después de que se interrumpa la medicación. De forma general los pacientes responden al tratamiento de forma extraordinaria y las complicaciones solo suelen aparecen varios años después.
Otros de los efectos secundarios a la medicación son los trastornos del sueño, como problemas para dormir, pesadillas y terrores nocturnos, que ya de por sí pueden producirse por la misma enfermedad como vimos anteriormente, y pueden tener como consecuencia la aparición de trastornos psiquiátricos y alucinaciones, aunque estos últimos son muy poco frecuentes y se logran controlar disminuyendo la dosis.
Uno de los problemas más importantes son las fluctuaciones en la movilidad del paciente a lo largo del día, que se corresponden con la dosis del medicamento, la duración del tratamiento y progreso de la enfermedad. De aquí surgen efectos indeseables como las disquinesias, que son movimientos involuntarios que se producen en las extremidades, la cara, el tronco, y suelen manifestarse de 1- 2 horas después de cada toma de la medicación. Se trata disminuyendo la dosis y utilizando agonistas dopaminérgicos para el adecuando control de la enfermedad.
Como parte de las fluctuaciones en la eficacia del medicamento podemos mencionar a los fenómenos “wearing off” y “on-off”. El primer fenómeno es el más común de los dos, que se refiere a una disminución de la efectividad del medicamento antes de la otra dosis programada, lo que puede provocar un retorno de los síntomas motores, suele tratarse con la disminución del intervalo entre cada toma pero manteniendo la dosis total.
El segundo fenómeno, el “on-off”, el cual se caracteriza por oscilaciones súbitas e impredecibles que afectan el movimiento, se divide en dos periodos, uno en el que los medicamentos están funcionando bien y el paciente presenta una mejoría significativa en cuanto a los síntomas motores, y el otro periodo donde es todo lo contrario y los síntomas motores regresan o empeoran, pudiéndose acompañar de episodios de inmovilidad y caídas al suelo. Esto puede disminuir con la adición de un agonista dopaminérgico, aunque en algunos casos se ha probado dar periodo de descanso al medicamento o “vacaciones de levodopa” por unos días (esto solo en casos específicos porque implica graves riesgos).
Existe una forma alternativa para la administración de carvidopa-levodopa, que fue aprobada por la FDA en 2015, que se emplea con más frecuencia en pacientes con la enfermedad muy avanzada donde los síntomas no responden al tratamiento por vía oral. En vez de una pastilla, la presentación de la carbidopa-levodopa va a ser en forma de gel, que se inyecta a través de una bomba de infusión que va directamente al intestino por un tubo colocado quirúrgicamente. Con esta alternativa se reducen los tiempos de inactividad o “tiempos de off” en el tratamiento.
Agonistas Dopaminérgicos
Tienen una función bastante similar a la realizada por la carvidopa-levodopa pero en este caso en vez de aumentar los niveles de dopamina en el cerebro, van a imitar la acción de la dopamina. Este es un medicamento que suele emplearse al inicio de la EP, ya sea como monoterapia (solo) o acompañando por ejemplo a la carbidopa-levodopa, y de esta forma puede ayudar a que los efectos positivos del tratamiento sean más prolongados y a un mejor control de las fluctuaciones motoras.
Podemos citar varios nombres de medicamentos que se clasifican como agonistas dopaminérgicos entre los que se encuentran: bromocriptina, pergolide, lisuride, ropinirol, pramipexol, rotigotina y la apomorfina. Los efectos secundarios que presenta son muy parecidos a los de la carvidopa-levodopa (náuseas, somnolencia, alucinaciones) y también se inicia su administración con dosis bajas y se va a ir subiendo de acuerdo a los requerimientos, recuerda, el mejor beneficio terapéutico con la menor dosis posible.
Aquí enfatizar en un medicamento, la Apomorfina (Apokyn), el cual se utiliza como una inyección de hidrocloruro de apomorfina, con efecto muy rápido y breve, en pacientes con la EP avanzada y que presente periodos de inmovilidad o de “off” durante el tratamiento con levopopa. Se administra de forma subcutánea y es un procedimiento puede ser realizado por el mismo cuidador.

Inhibidores del Catabolismo de la Dopamina
Vamos a encontrar dos vías por la cual se produce el catabolismo (descomposición) de la dopamina: la monoaminoxidasa-B y la catecol-o-metil transferasa (COMT). Existen medicamentos que reprimen esas vías, primeramente vamos a hablar de los inhibidores de la monoaminoxidasa-B (IMAO-B) el cual va a prevenir la descomposición de la dopamina en el cerebro, resultando en un aumento de los niveles en la concentración de esta. A menudo se utilizan como monoterapia en las etapas tempranas de la EP o complementando a la levodopa, en las que puede ser necesario disminuir la dosis de levodopa para evitar la aparición o aumento de las disquinesias.
Como ejemplo de medicamentos que pertenecen a los IMAO-B tenemos: selegilina, rasagilina y la salfinamida. Igualmente pueden presentar efectos secundarios muy parecidos a los anteriores como los mareos, las náuseas, las alucinaciones, confusión, constipación y resequedad de la boca. Existen algunas restricciones en cuanto a los alimentos que contengan tiramina (quesos curados, vino rojo, cerveza de barril) e interacciones con algunos medicamentos, para una mejor orientación y especificidad hable con su médico o farmacéutico de confianza.
Para la segunda vía de descomposición de la dopamina tenemos los inhibidores de la catecol-o-metil transferasa (ICOMT) que tienen una función muy parecida a la carvidopa, permitir que lleguen las mayores concentraciones posibles de levodopa al cerebro para la formación de dopamina. Puede administrarse en conjunto con la carvidopa-levodopa y se utiliza principalmente para tratar los periodos de “off” en las fluctuaciones motoras o de inmovilidad.
A este grupo pertenecen medicamentos como: tolcapone, nitecapone y entacapone, a los cuales se les atribuye efectos adversos entre los que se encuentra el dolor abdominal, constipación, decoloración de la orina y en algunos casos aumentar los propios efectos secundarios relacionados con la terapia de levodopa.
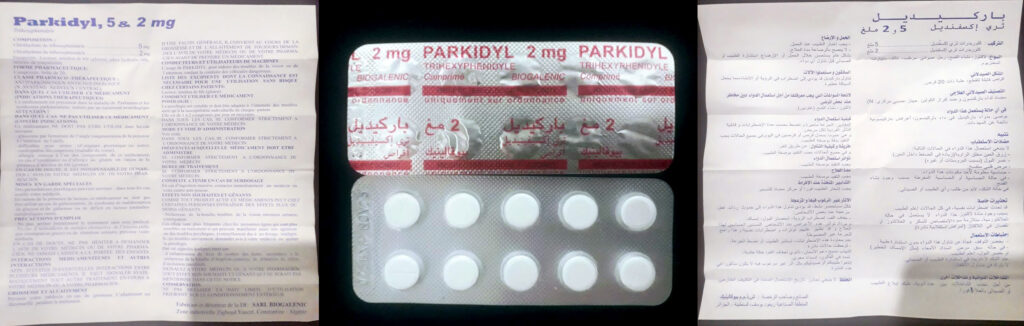
Anticolinérgicos
Grupo de medicamentos que actúan bloqueando la acción de la acetilcolina, que es un neurotransmisor producido por las neuronas colinérgicas y que se encuentra en desequilibrio en personas con Parkinson. Su uso suele ser predilecto para tratar pacientes relativamente jóvenes con la EP y se ha hecho muy eficaz a la hora de controlar síntomas como la rigidez, el temblor y aquellos producidos por el desgaste del tratamiento con levodopa.
Como ejemplos de medicamentos anticolinérgicos tenemos: el trihexifenidil, el biperidén y la benzotropina. Pueden causar varios efectos adversos como sequedad bucal, visión borrosa, alucinaciones, confusión, constipación, problemas urinarios, taquicardia (frecuencia cardiaca por encima de los valores normales), agravamiento del glaucoma, pérdida de la memoria, sedación y sicosis. No se deben combinar con ciertos medicamentos psiquiátricos, el alcohol y antihistamínicos.
Otros Medicamentos
– Amantadina: es un medicamento desarrollado originalmente como un antiviral, pero que se ha demostrado que tiene efectos positivos en pacientes que padecen de la EP. Puede utilizarse como monoterapia al principio de la enfermedad o en combinación con otros medicamentos, y aparte de disminuir la intensidad de síntomas como el temblor y la rigidez, también se utiliza para el control de las disquinesias o movimientos involuntarios asociados al uso de la levodopa.
– Droxidopa: fármaco que se utiliza principalmente para tratar la hipotensión ortostática (disminución de la presión arterial a los cambios súbitos de posición) en enfermedades como el Parkinson. Se debe tener cierto cuidado con su administración en aquellos pacientes que padezcan además de enfermedades cardiovasculares ya que pueden agravar ciertas condiciones cardiacas. Hay otros medicamentos para tratar la hipotensión ortostática como el midodrine y la fludocortisona.
– Pimavanserin: aprobado por la FDA para el tratamiento de síntomas no motores que se ponen de manifiesto sobre todo en las etapas avanzadas de la EP como las alucinaciones y delirios. Personas con problemas del ritmo cardiaco deben evitar este medicamento.
– Rivastigmine: utilizado para personas con demencia asociada al Parkinson.
Tratamientos Quirúrgicos
Producto a los avances científicos y al conocimiento existente sobre las estructuras del cerebro afectadas en la Enfermedad de Parkinson (EP) se han hecho posibles los tratamientos quirúrgicos, que si bien no logran una cura definitiva mejoran un poco más la calidad de vida en aquellos pacientes que llevan tiempo con la enfermedad y empiezan a surgir complicaciones por el uso prolongado de la levodopa.
Las indicaciones específicas para someter a un paciente a un proceso quirúrgico suelen ser:
– Pacientes donde el síntoma que predomine sea un temblor incapacitante y rebelde a los medicamentos.
– Paciente en los que predominen las complicaciones motoras, como es el caso de las disquinesias, que incluso aparecen a dosis muy bajas de lovodopa.
Existen varios tratamientos quirúrgicos, pero uno de los más importantes es la Estimulación Cerebral Profunda (ECP), que consiste en la implantación permanente de electrodos en zonas específicas del cerebro, conectados a través de unos cables que van por debajo de la piel del cuero cabelludo y el cuello hasta llegar a baterías generadoras de impulsos implantadas por debajo de la piel del pecho o el abdomen.
Los equipos no son visibles por debajo de la ropa y no ocasionan ninguna molestia en el día a día. Las baterías se pueden cambiar después de unos años en un procedimiento ambulatorio, aunque también existen aquellas que son recargables. El procedimiento de la ECP puede estar asociado a complicaciones como infecciones, hemorragias, problemas con la anestesia y accidentes cerebrovasculares.
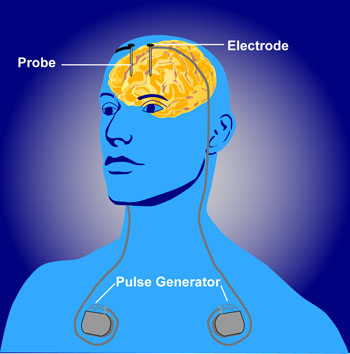
Excepto algunos medicamentos, todos los demás tratamientos mencionados anteriormente se utilizan principalmente con el fin de controlar los síntomas motores del Parkinson, si el paciente presenta además síntomas que no afectan la movilidad, debe comunicárselo a su doctor para que este pueda incluir en la terapia otros medicamentos, y así lograr un tratamiento integral del paciente.
Conclusiones
Podemos plantear que el Parkinson aun en nuestros días y luego de tantos años desde su descubrimiento sigue siendo una enfermedad compleja y con secretos ocultos, un enigma que aún no se ha logrado resolver por completo y que afecta cada día más a nuestra sociedad. Me he sentido muy motivado una vez concluido este artículo, ya que tengo un familiar el cual padece de esta enfermedad y ahora puedo entender mejor lo que siente. Espero haber aportado mi grano de arena y haber ayudado de alguna forma a personas afectadas por la Enfermedad de Parkinson.
Existen una gran cantidad de estudios e investigaciones en curso para poder descifrar la causa de la enfermedad, realizar un mejor diagnóstico, optimizar los tratamientos y para poder lograr en un futuro cercano, una cura. Verdaderos guerreros son aquellos que enfrentan al Parkinson junto a sus familiares y cuidadores, redefinen completamente lo que significa vivir con una enfermedad crónica, y nos enseñan a valorar cada instante, a apreciar las pequeñas cosas y a encontrar alegría en los momentos cotidianos.
Recursos Adicionales
Para el desarrollo de este artículo tuve el privilegio de contar con la tutoría del Dr. Michael Martínez Godales y además se estudiaron varias fuentes de información que tienen contenidos de gran interés acerca de la Enfermedad de Parkinson y en las cuales te puedes apoyar si deseas satisfacer más aun tu curiosidad.
Tutor: Michael Martínez Godales, Especialista en Primer Grado en Neurología, Profesor Asistente de Medicina, Adiestrado en Cirugía Funcional de Parkinson.
– American Parkinson Disease Association (APDA), Guía Informativa. https://www.apdaparkinson.org/resources-support/en-espanol/
– Roca Goderich. Temas de Medicina Interna Tomo II. Quinta Edición. http://www.ecimed.sld.cu/2017/11/01/roca-goderich-temas-de-medicina-interna-tomo-2-5ta-ed/
– La Organización Mundial de la Salud (OMS). Enfermedad de Parkinson. https://www.who.int/es/news-room/fact-sheets/detail/parkinson-disease
– Parkinson’s Foundation. https://www.parkinson.org/understanding-parkinsons/what-is-parkinsons
– Revista Cubana de Medicina. 2021(Oct-Dic);60(4):e1900. http://scielo.sld.cu/pdf/med/v60n4/1561-302X-med-60-04-e1900.pdf
– U.S. Food and Drug Administration (FDA). https://www.fda.gov/
– National Institute of Neurological Disorders and Stroke (NINDS). https://www.ninds.nih.gov/health-information/disorders/parkinsons-disease
– Mayo Clinic. Enfermedad de Parkinson. https://www.mayoclinic.org/es/diseases-conditions/parkinsons-disease/symptoms-causes/syc-20376055
– Movement Disorders. https://www.movementdisorders.org/
Los invito a compartir experiencias propias y si presentan alguna duda estaré encantado de responderla.

Responder a yudithacostaj71 Cancelar la respuesta